| 完全母乳栄養の抱える問題点 |
| 第16回日本母乳哺育学会(東京):抄録 |
| 母乳促進運動の目的の一つは、発展途上国の感染症による乳児死亡の減少にあるが、わが国の哺育では発達障害児の増加防止も重要である。当院の超早期経口栄養法では生後1時間目から経口栄養法が可能で初期嘔吐はなく胎便排出時間も著しく短縮した。その結果遊離脂肪酸濃度は生後4時間目に最高値を示しその後は低下した。血中ビリルビン濃度の最高値平均は5.7±1.8mg/dl(2000年)で、治療を有する重症黄疸はこの10年間約5000例で一例も発症しなかった。生理的体重減少率は5%未満であった。発達障害の原因の一部に新生児早期の低血糖症/重症黄疸などがあるが、超早期経口栄養法はそれらのリスクを大幅に減少させた。完全母乳栄養の児は出生直後から数日間は栄養不足であり重症黄疸などの危険性が高い。哺育の原点は何が完全母乳の為か/どうすれば完全母乳の為になるかではなく、何が赤ちゃんの為か/どうすれば赤ちゃんの為になるか、を考える事ではないか。 |
|
| *スライドをクリックすると拡大版が出ます。 |
|
|
|
 |
| 生まれたばかりの赤ちゃんになぜ保温が重要なのか。また、母乳以外の糖水や人工乳をいっさい飲ませないとする完全母乳哺育法が、新生児にどのようなリスクを与えるかについて、当院で生まれた約8000人の赤ちゃんのデータを基に述べさせていただきます。 |
|
|
|
 |
| 分娩直後の急激な環境温度差つまり、胎内と胎外の約13℃の“寒さ”に対応した新生児の末梢血管の収縮は、皮膚のみならず消化管の血流量の低下を引き起こし、その結果、初期嘔吐や血糖調節障害など、多くの適応障害の原因となります。そのような適応障害をすみやかに解消するために、当院では分娩直後の保温と超早期経口栄養法を行ってまいりました。 |
| 分娩直後の児はインファント・ウォーマー上で簡単な清拭後、あらかじめ32℃〜34℃に暖めておいた保育器に2時間収容します。生後1時間目にビタミンK2シロップを混ぜた糖水10ml/Kgを与え、以後は約3時間毎に直母させ、母乳分泌が十分となるまでの期間、不足分を人工乳で追加哺乳しました。 |
|
|
|
 |
| テルモ社の電子深部体温計を用いて、出生直後からの中枢深部体温と足底部の末梢深部体温を、同時に連続的に測定しました。 |
| スライド下段が、保温群の体温変化です。あらかじめ34℃に設定していた保育器の温度を徐々に下げ、2時間後から新生児室の通常管理としました。保温群では上段の室温で管理した通常群と異なり、中枢深部体温の下降が小さくまた、中枢と末梢の深部体温の差が少なく、更に末梢深部体温が分娩後早期から上昇しリズミカルな体温変動が見られることが特徴です。この保温群では、より早期から児の指しゃぶりが観察されました。 |
|
|
|
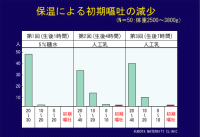 |
生後1時間目の糖水、生後4、7時間目の人工乳に対する初期嘔吐の有無を観察したものです。50例の観察でわずか一例にのみ初期嘔吐を認めました。
*初期嘔吐について |
|
|
|
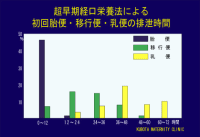 |
保温による消化器機能の改善と超早期経口栄養法のため消化管の運動機能が改善され、胎便排泄が24時間以内に、移行便排泄も48時間以内に終了しました。この胎便排泄促進は、ビリルビンの腸肝循環を断ち切り、高ビリルビン血症の予防に重要な役割を果たしていると考えられます。また、当院で生まれた約8000例の新生児に胎便性イレウスや壊死性腸炎の児は一人も発症していません。
*胎便について |
|
|
|
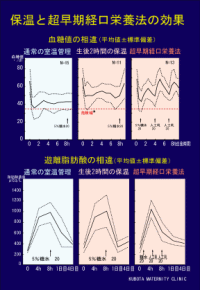 |
| 生後2時間の保温と超早期経口栄養法の効果を、血糖値と血中遊離脂肪酸を指標にして比較しました。スライド上段に血糖値を下段に遊離脂肪酸値を示しています。血糖値の比較では、通常の室温管理群と比べて、保温のみでも分娩直後の血糖値低下の抑制効果が認められました。また通常群では、生後8時間目の糖水投与後も血糖値の上昇が認められませんが、保温群では、糖水や人工乳摂取後にすみやかな血糖値の上昇が示されています。このことは、保温によって消化吸収機能が改善したことを示しています。 |
| 血中遊離脂肪酸濃度の上昇は児の飢餓状態を意味します。超早期経口栄養法群では、分娩後4時間目にピークとなり、8時間目ではすでに下降していることから、超早期経口栄養法によって児の栄養不足状態が改善されたと考えることができます。 |
| *低血糖症について |
|
|
|
|
|
|
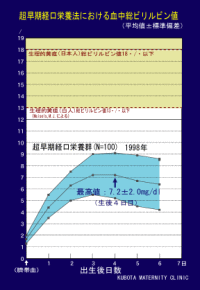 |
1998年に当院で生まれた100名の血中総ビリルビン値の推移を示しています。血中総ビリルビン値が最高値に達したのは生後4日目で、最高値の平均は7.2mg/dlでした。なお血中ビリルビンの測定はトーイツ社のBL200を用いました。
*新生児黄疸について |
|
|
|
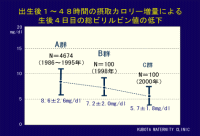 |
| ビリルビン値が最高となる生後4日目の値の推移を児の摂取カロリー量の違いによって比較したものです。 |
| A群の約10年間の児は、分娩直後から24時間目まで出生体重に関係なく一律に20mlの哺乳を受けました。当時の最高ビリルビン値の平均は8.6mg/dlでした。 |
| 1998年の100例は、哺乳量を体重1Kg当たり10mlにした時の結果です。つまりA群に比較し、体重の大きな児ほど摂取カロリー量が増えたことになります。その結果、最高ビリルビン値の平均は7.2mg/dlと減少しました。 |
| 2000年の100例では、摂取カロリーを更に増やすため生後48時間までに追加哺乳する人工乳を未熟児用ミルクに変更しました。その結果、ビリルビンの平均値は5.7mg/dlにまで減少しました。 |
| このデータから、新生児の黄疸の強さは出生直後の児の摂取カロリー量に反比例することがわかりました。栄養不足で黄疸が強くなる理由として、児の飢餓状態が胎児赤血球の破壊を促進し肝でのビリルビン代謝を障害する、と推察されます。 |
|
|
|
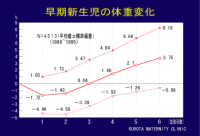 |
当院で出産した約4500例の正常満期産児の分娩後から6日目までの体重の変化を示しました。児の体重減少は生後1日目が最大で平均1.7%の減少となり、マイナス5%以上の体重減少はありませんでした。また多くの児が生後3日目には生下時体重に復帰しました。
*生理的体重減少について
*体重発育曲線について |
|
|
|
 |
| 1.生後2時間の保温は児の末梢血管の持続的な収縮を解消し、消化器機能/血糖調節機能等を改善することが示されました。消化器能の改善は超早期経口栄養法を可能にし、その結果、低血糖症の防止、血中遊離脂肪酸の早期減少、胎便排泄促進、重症黄疸の激減、出生後の体重減少率の低下が達成されました。 |
| 2.わが国では、周産期医学の進歩にもかかわらず脳性麻痺や視聴覚障害などの発達障害児の発生が減少せず、むしろ増加傾向にあります。それらの原因の一部に新生児早期の重症黄疸や低血糖症などがありますが、超早期経口栄養法はそれらのリスクを大幅に低下させました。 |
| 3.完全母乳栄養の児は出生直後から数日間は栄養不足であり、重症黄疸などのリスクが高くなります。WHO/UNICEFの母乳推進10カ条の第6条では、必要のない糖水やミルクは与えないと謳っていますが、本当に安全なのでしょうか。 |
| 4.新生児の哺育も医療行為です。医療行為には情報公開とinformed
consent(告知と同意)が必要です。第3条では、母乳哺育の“良い点”を教える、とありますが、妊婦に母乳栄養をすすめる際は、母乳栄養の“長所”と“短所”を説明し、母親に選択の機会を与えるべきだ、と考えます。 |
|
|
| 哺育の原点は、どうすれば完全母乳の為になるかではなく、どうすれば赤ちゃんの為になるか、を考えることではないでしょうか。大人には、病気にならないようにする予防医学がありますが、赤ちゃんにも、重症黄疸や低血糖症などの異常が起きないようにする、予防医学の導入が必要と考えます。 |
|
  |