| 怴丒敪払忈奞乮帺暵徢乯偺尨場偲梊杊 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 愄乮侾俋俋俁擭埲慜乯丄擔杮偵偼敪払忈奞乮帺暵徢乯偼傎偲傫偳偄側偐偭偨丅偦傟偼嶻搾乮曐壏乯偲暡儈儖僋偱弌惗捈屻偺 乬姦偝乭偲 乬婹偊乭傪杊偄偱偄偨偐傜偱偁傞丅嬤擭偺僇儞僈儖乕働傾偲姰慡曣擕偼丄弌惗捈屻偺愒偪傖傫傪乽掅懱壏徢乿丒乽掅寣摐徢乿偵娮傜偣丄擼偵忈奞傪堚偟偨丅偦傟偑尨場晄柧偺敪払忈奞偺杮懺偱偁傞丅愒偪傖傫傪敪払忈奞偐傜庣傞堊偵偼丄擔杮偺楌巎揑側嶻搾乮曐壏乯偲暡儈儖僋傪暅妶偝偣憗婜怴惗帣偺乽掅懱壏乿偲乽掅寣摐乿丒乽婹夓乿傪杊偖偙偲偱偁傞丅弌惗捈屻偺僇儞僈儖乕働傾偲姰慡曣擕傪巭傔側偄尷傝丄敪払忈奞丒帣摱媠懸偼憹偊懕偗傞丅壗屘側傜偽丄怘惗妶偑朙偐側擔杮偵偼丄巕媨撪偵
乬塀傟乭 摐擜昦帣乮崅僀儞僗儕儞寣徢帣乯偑俇恖偵堦恖偲嬃偔傎偳懡偄偐傜偱偁傞丅 怴惗帣掅寣摐徢傪壛懍偡傞乽崅僀儞僗儕儞寣徢帣乿偼丄擔杮偱弌惗偡傞愒偪傖傫偺栺侾侽亾乣俀侽亾掱搙偲梊應偝傟傞丅崅僀儞僗儕儞寣徢帣傪姦偄暘曍幒偱僇儞僈儖乕働傾偲姰慡曣擕偱娗棟偡傞偲丄帣偼妋幚偵乽掅寣摐徢乿偵娮傞丅偟偐偟丄惗傑傟傞愒偪傖傫偺偳偺帣偑崅僀儞僗儕儞寣徢帣偱偁傞偐偺恌抐偼弌惗慜偵偮偐側偄丅掅寣摐徢偼敪払忈奞偺婋尟場巕偱偁傞偙偲偐傜丄崙偼慡偰偺愒偪傖傫傪崅僀儞僗儕儞寣徢帣偲尒側偟偰掅寣摐傪枹慠偵杊巭偡傞偨傔偺梊杊嶔傪庢傝擖傟傞傋偒偱偁傞丅崅僀儞僗儕儞寣徢帣偼僇儞僈儖乕働傾乮憗婜曣巕愙怗乯偲姰慡曣擕偺摫擖偵傛偭偰掅寣摐徢偵娮傝丄擼偵塱媣揑側忈奞乮敪払忈奞乯傪堚偡丅敪払忈奞偺尨場偑晄柧側棟桼偼丄掅寣摐徢偼徢忬偑昞偵弌側偄偐傜偱偁傞丅尰戙嶻壢妛偼怴惗帣偺掅懱壏徢丒掅寣摐徢丒婹夓乮掅塰梴亄扙悈乯傪杊偖偨傔偺娗棟傪懹偭偰偄傞丅偙傟傑偱敪払忈奞偺尨場偑暘傜側偐偭偨棟桼偼丄廃嶻婜懁偐傜偺挷嵏尋媶傪懹偭偰偒偨偐傜偱偁傞丅WHO/儐僯僙僼/岤楯徣/堛妛夛偼丄巕媨撪偺 乬塀傟乭 崅僀儞僗儕儞寣徢帣偺懚嵼傪尒摝偟偰偄傞丅岤楯徣偼弌惗捈屻偺姦偄暘曍幒偱偺僇儞僈儖乕働傾偲曣擕偑弌偰偄側偄帪乮偲偔偵惗屻俁擔娫乯偺姰慡曣擕傪懄崗拞巭偝偣傞傋偒偱偁傞丅 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
        |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 仭敪姧偵偁偨偭偰 仭偙偺彂愋偼僐僠儔傛傝峸擖偱偒傑偡丅 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 敪払忈奞偼堚揱偱偼側偄 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
          |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 弌惗捈屻偺姦偝偲婹夓偑敪払忈奞偺梫場 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
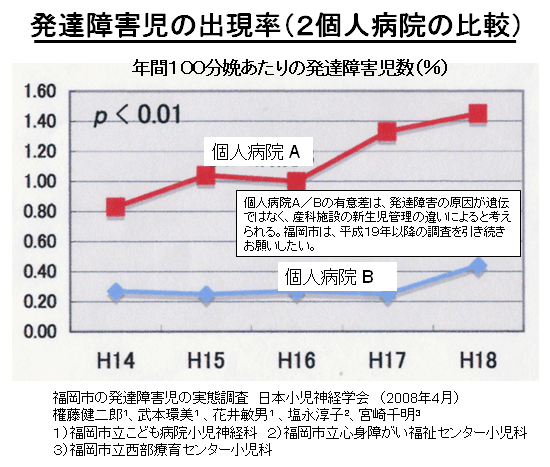
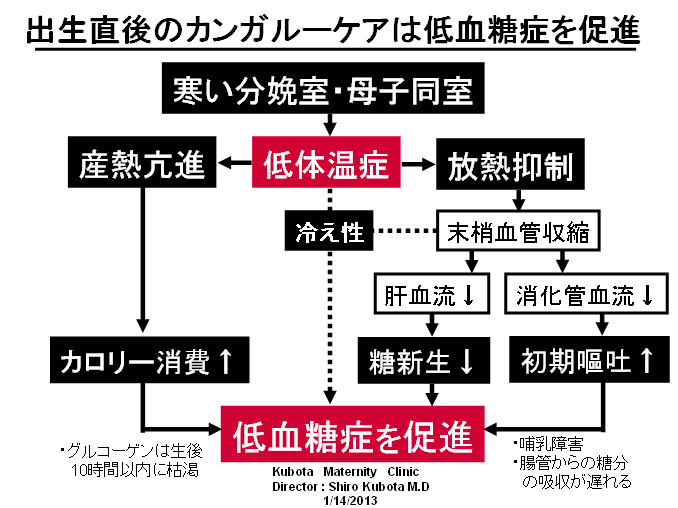
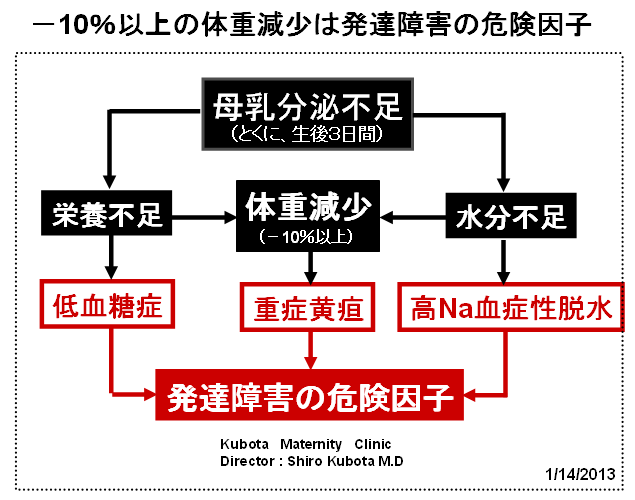
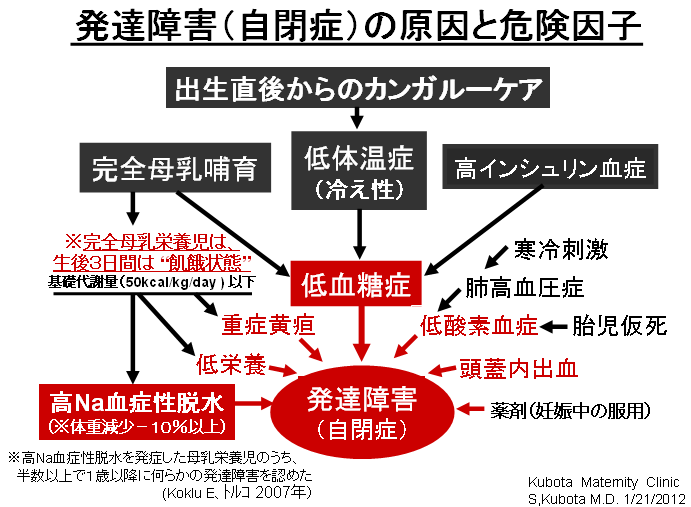
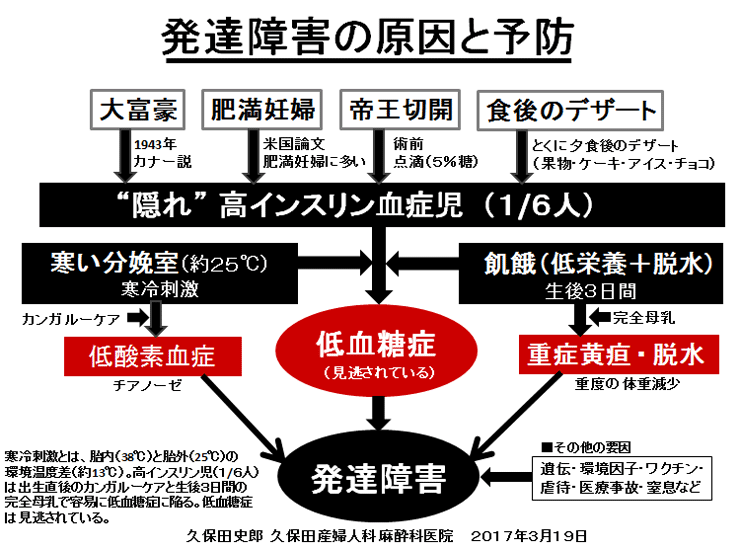
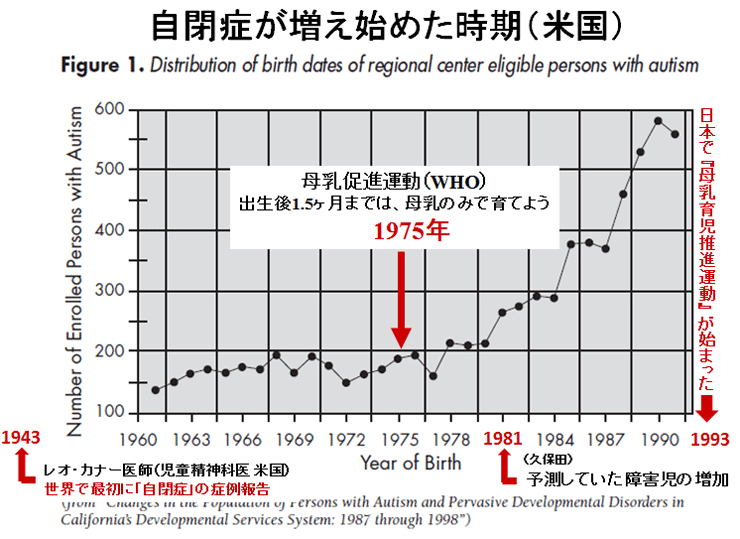
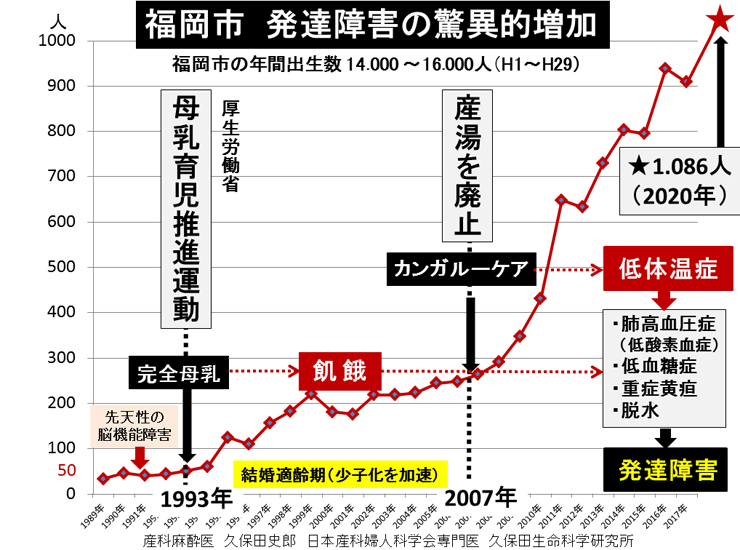
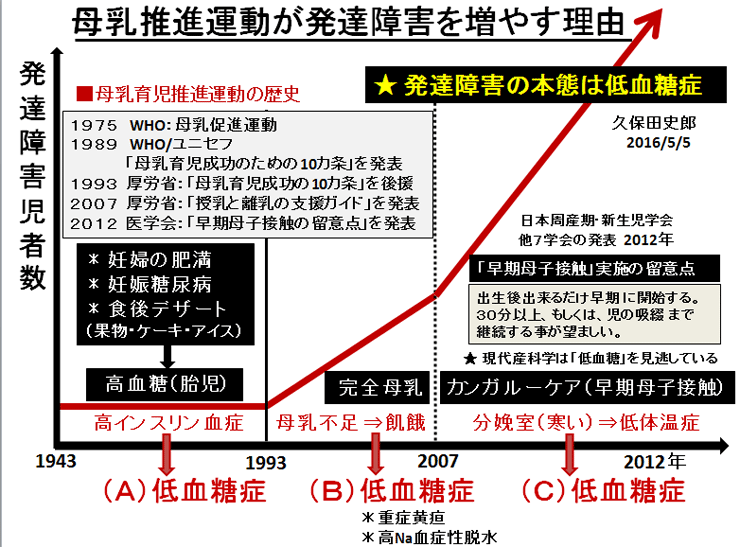
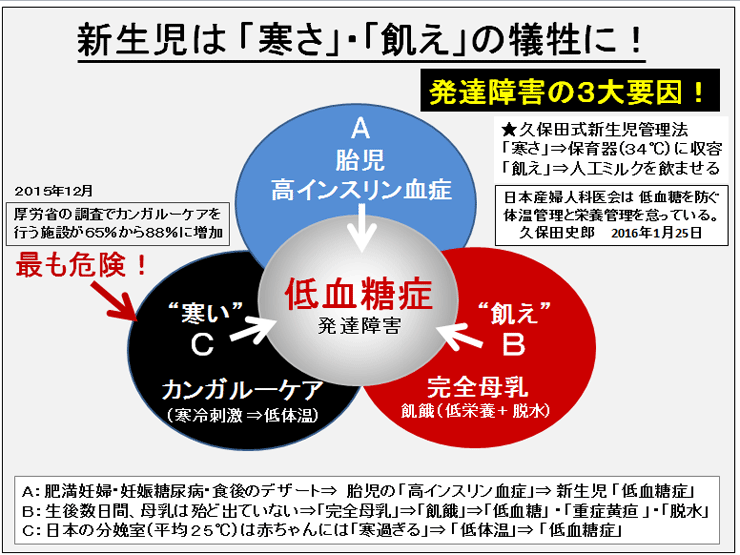
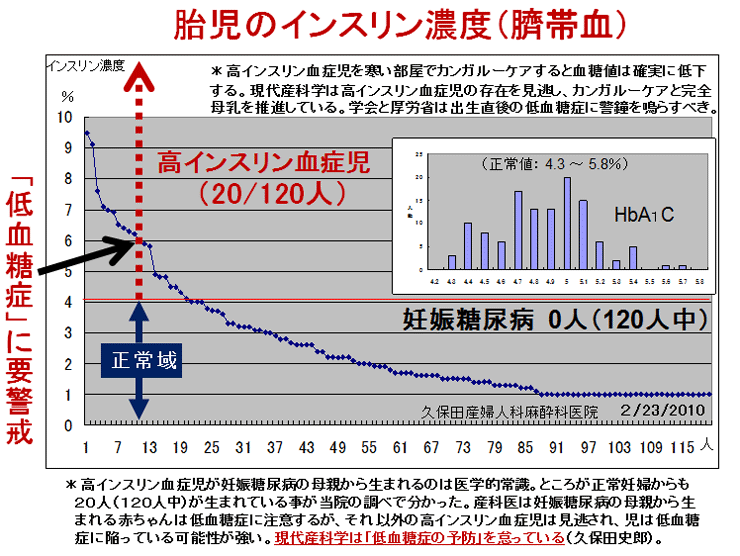
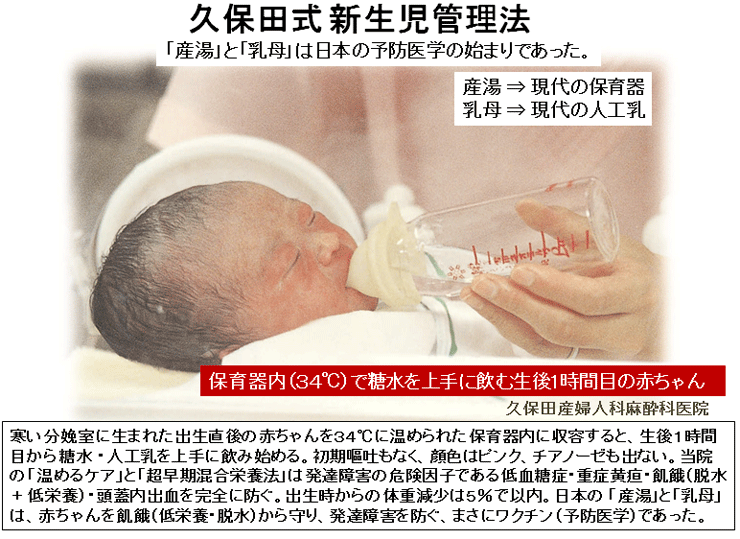
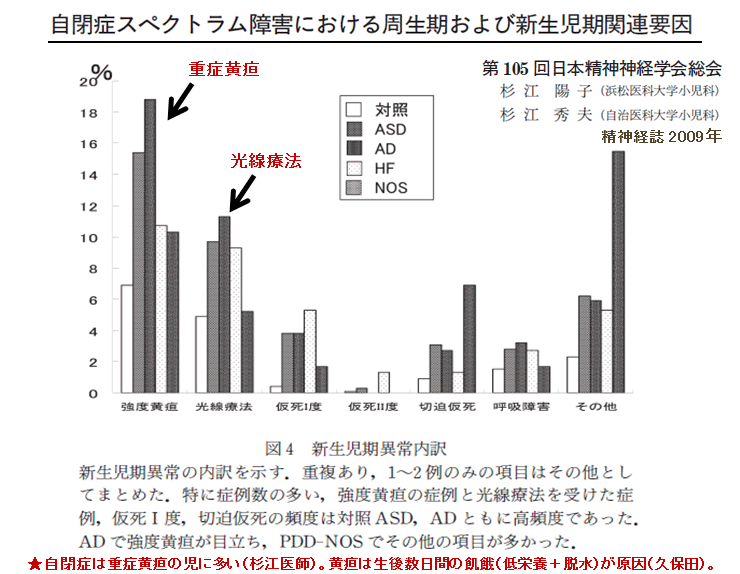
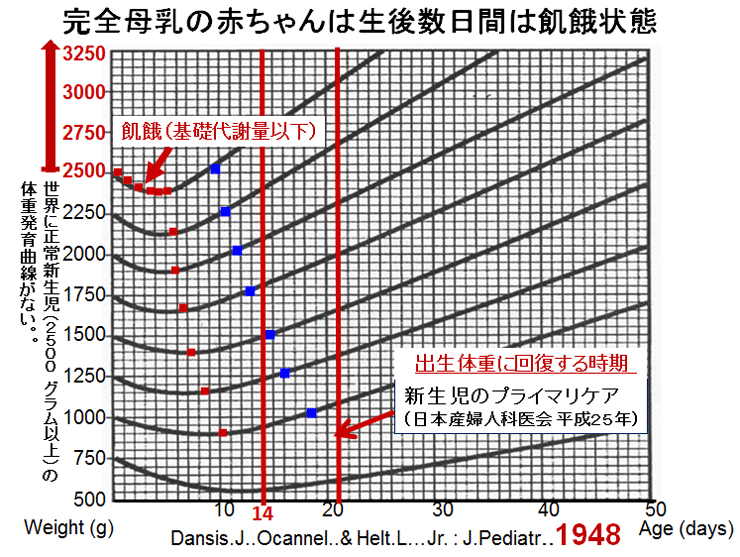
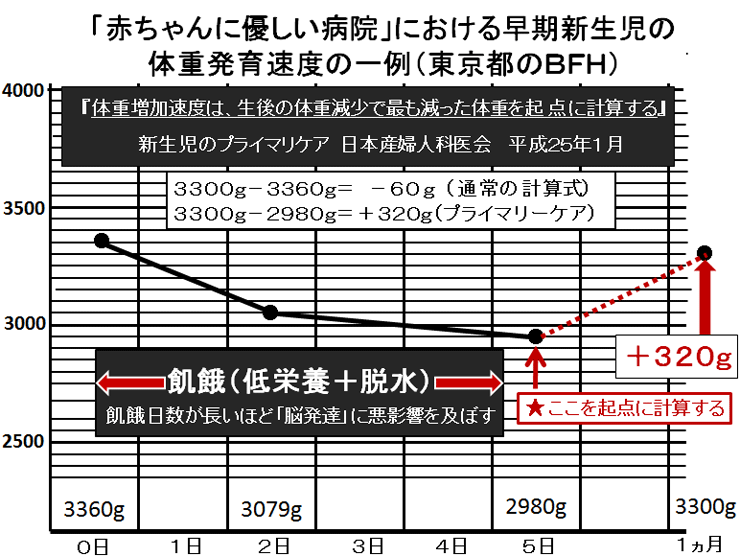
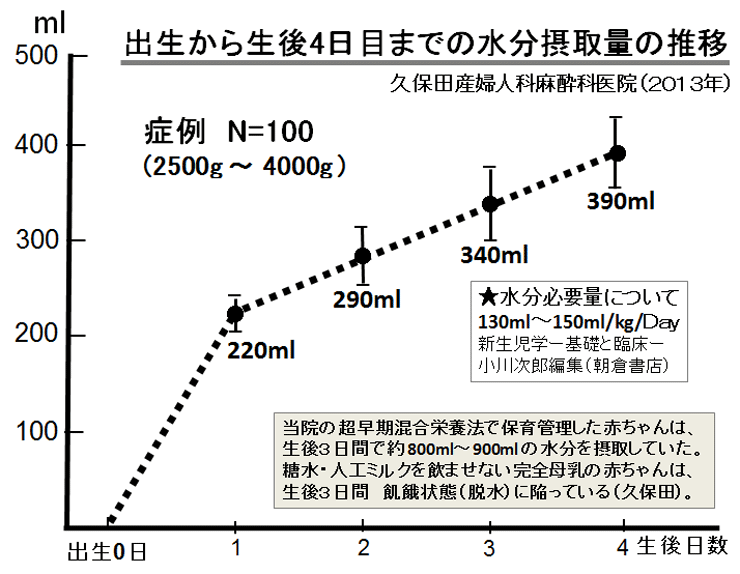
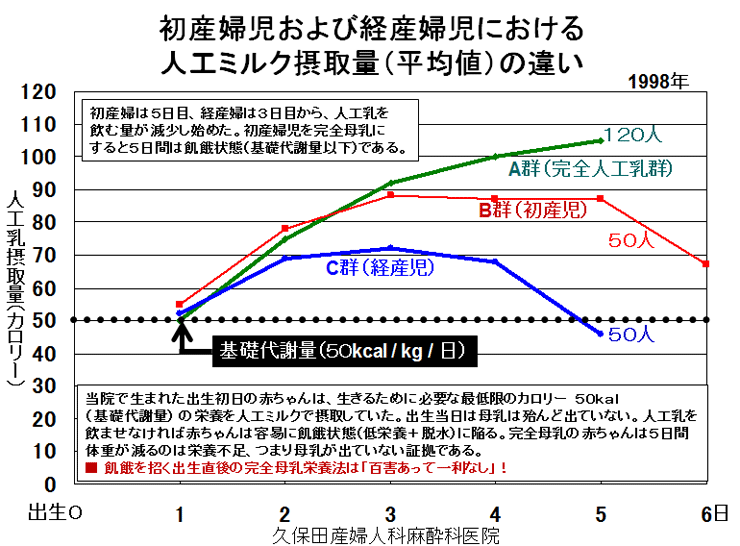
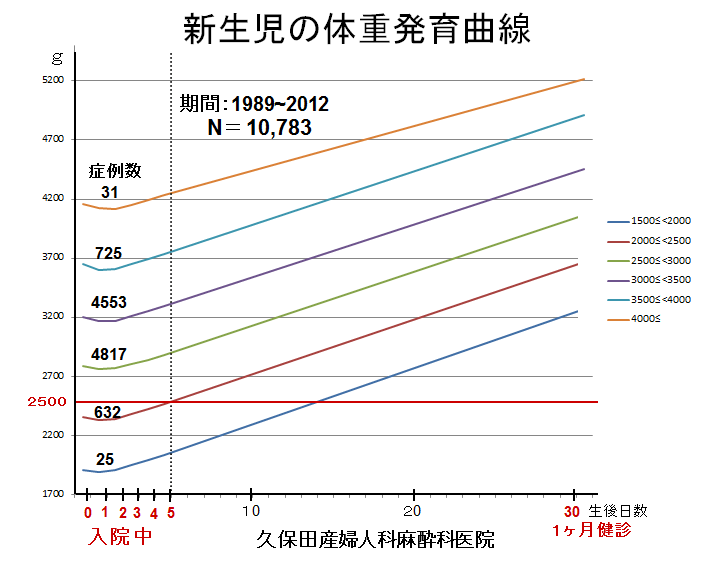
敪払忈奞乮帺暵徢乯偼丄WHO/儐僯僙僼偑曣擕悇恑塣摦傪僗僞乕僩偟偰悢擭屻偐傜悽奅偱憹偊巒傔偨丅暷崙偱偼侾俋俈俆擭丄擔杮偱偼侾俋俋俁擭偵丄傑偨暉壀巗偱偼丄弌惗捈屻偺僇儞僈儖乕働傾乮憗婜曣巕愙怗乯偑晛媦偟偼偠傔偨帪婜乮俀侽侽俈擭)偵堦抳偟偰敪払忈奞帣偑嬃堎揑偵憹壛偟偨丅悽奅偵敪払忈奞偺尨場夝柧偵娭偡傞尋媶偼懡偄偑丄梊杊嶔偵偮偄偰偺曬崘偼側偄丅偦偙偱巹偼丄敪払忈奞偼惓忢惉弉怴惗帣乮俀俆侽侽倗埲忋乯偵憹壛偟丄掅弌惗懱廳帣乮俀俆侽侽倗埲壓乯偵憹偊偰偄側偄偙偲偵拝栚偟偨丅掅弌惗懱廳帣偼弌惗捈屻偐傜壏偐偄曐堢婍偵擖傟丄掅寣摐丒婹夓乮掅塰梴亄扙悈乯傪杊偖偨傔偵婎慴戙幱検乮俆侽Kcal/kg/day乯偵憡摉偡傞僇儘儕乕丒悈傪宱惷柆揑偵揰揌傪偡傞偑丄惓忢惉弉怴惗帣偵懳偟偰偼曣擕堢帣偺3揰僙僢僩乮姰慡曣擕亄僇儞僈儖乕働傾亄曣巕摨幒乯偺晛媦偵傛傝丄弌惗捈屻偺懱壏娗棟乮曐壏乯丒塰梴娗棟乮婹夓偺梊杊乯傪偟側偔側偭偨偺偑丄擔杮偱敪払忈奞帣偑憹偊傞梫場偲峫偊偨丅巹偼丄惓忢惉弉怴惗帣偍傛傃掅弌惗懱廳帣偵懳偡傞怴惗帣娗棟朄偺堘偄偺拞偵敪払忈奞偺尨場偲梊杊嶔偑愽傫偱偄傞偲梊應偟偨丅偦偺懠丄敪払忈奞偼嫮搙墿醫丒岝慄椕朄偱帯椕偟偨怴惗帣偵崅昿搙偵尒傜傟傞帠丄旍枮擠晈丒掗墹愗奐偱惗傑傟偨愒偪傖傫偵帺暵徢帣偑惗傑傟傞妋棪偑崅偄帠偵傕拲栚偟偨丅 偙傟傑偱敪払忈奞偺尨場偼丄庡偵堚揱昦愢丄儚僋僠儞愢側偳偑曬崘偝傟偰偒偨偑妋徹偼側偔丄尰嵼偱偼斲掕揑偱偁傞丅嬤擭丄憗婜怴惗帣偺掅寣摐徢丒廳徢墿醫丒崅Na寣徢惈扙悈偑敪払忈奞偺儕僗僋場巕偲偡傞廃嶻婜懁偐傜偺曬崘偑栚棫偭偰憹偊偰偒偨丅偟偐偟丄悽奅偺嶻壢妛偵丄偦傟傜偺婋尟場巕傪杊偛偆偲偡傞峫偊偼側偄丅偦偙偱丄掅弌惗懱廳帣偵懳偟偰摉偨傝慜偵峴偆懱壏娗棟乮掅懱壏偺梊杊乯偲塰梴娗棟乮婹夓偺梊杊乯傪惓忢惉弉怴惗帣偵墳梡偟偨帪偵丄弌惗捈屻偐傜偺懱壏壓崀丒弶婜歲揻丒寣摐丒墿醫丒懱廳尭彮偵媦傏偡塭嬁偵偮偄偰専摙偟偨丅偦偺寢壥丄掅弌惗懱廳帣偵峴偆弌惗捈屻偺懱壏娗棟乮曐堢婍撪廂梕乯偲掅寣摐丒婹夓傪杊偖偨傔偺塰梴娗棟乮恖岺擕傪梡偄偨挻憗婜崿崌塰梴朄乯傪惓忢惉弉怴惗帣偵摫擖偡傞偙偲偱丄敪払忈奞偺婋尟場巕乮掅寣摐徢丒廳徢墿醫丒崅Na寣徢惈扙悈乯偼傎傏姰慡偵杊巭偟摼傞偙偲偑暘偐偭偨丅媣曐揷幃偺弌惗捈屻偺懱壏娗棟朄乮惗屻俀帪娫 曐堢婍撪偵廂梕偡傞乯偲挻憗婜崿崌塰梴朄乮曣擕偺弌偑埆偄帪偵恖岺擕傪巊梡偡傞乯偵偮偄偰埲壓偵弎傋傞丅 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 暯惉俀俈擭侾侾寧俁擔 乮暥壔偺擔乯丂媣曐揷巎榊 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 曣擕懀恑塣摦偺楌巎 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
敪払忈奞偼弌惗捈屻偺掅懱壏偲惗屻悢擔娫偺婹夓 乮掅塰梴亄扙悈乯傪杊偘偽丄寖尭偡傞両 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
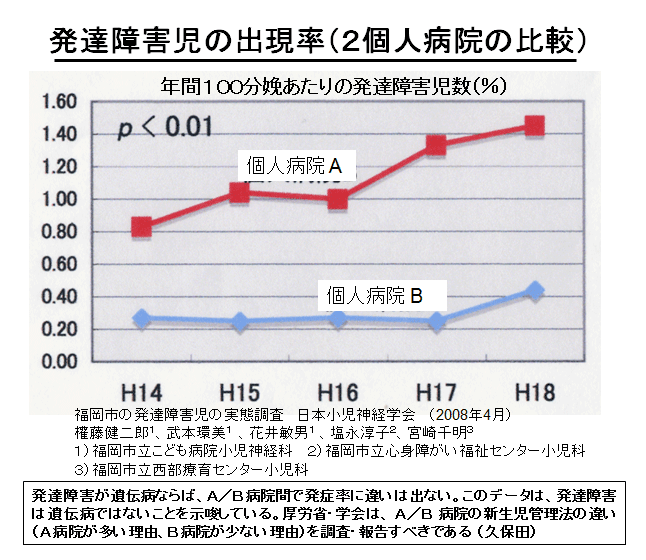
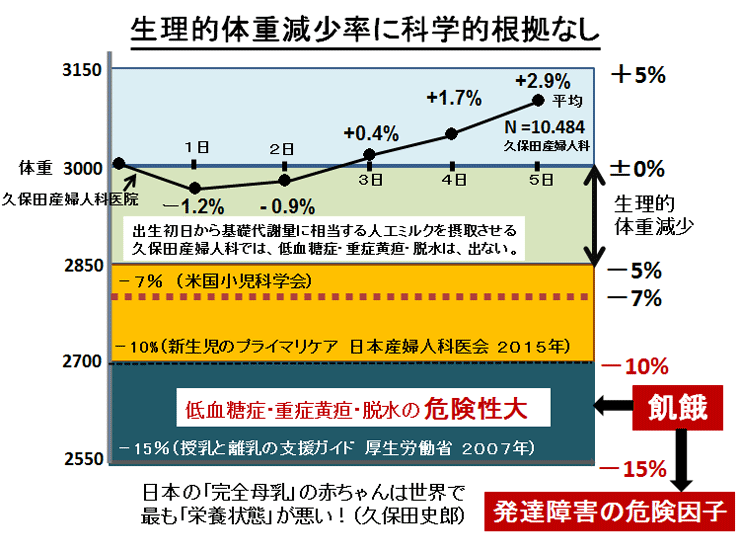
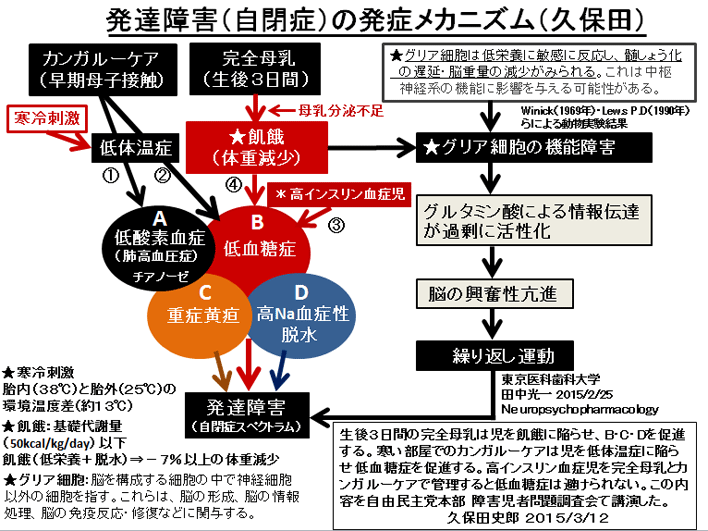
| 暉壀巗偺敪払忈奞偼曣擕悇恑塣摦偑僗僞乕僩偟偨侾俋俋俁擭屻偐傜彊乆偵憹偊巒傔丄 俀侽侽俈擭偺僇儞僈儖乕働傾乮憗婜曣巕愙怗乯摫擖傪宊婡偵嬃堎揑偵憹壛偟偨丅悽奅偵敪払忈奞偺尨場媶柧偵娭偡傞尋媶偼悢懡偔偁傞偑丄梊杊朄偵娭偡傞尋媶偼柍偄丅怴惗帣偺懱壏挷愡偲懱廳敪堢乮塰梴乯偵娭偡傞挿擭偺尋媶偐傜丄弌惗捈屻偺掅懱壏徢偲惗屻悢擔娫偺婹夓乮掅塰梴亄扙悈乯偑敪払忈奞偺儕僗僋場巕乮掅寣摐徢丄廳徢墿醫丄崅俶倎寣徢惈扙悈乯傪憹傗偟偰偄傞偙偲偑暘偐偭偨丅摉堾偱偼侾俋俉俁擭偺奐嬈埲棃丄栺侾係丏侽侽侽恖埲忋偺怴惗帣偵懳偟偰掅懱壏徢傪杊偖偨傔偺惗屻俀帪娫偺乽壏傔傞働傾乿偲曣擕暘斿晄懌偵傛傞惗屻悢擔娫偺婹夓乮婎慴戙幱検埲壓乯傪恖岺儈儖僋偱曗懌偟偰偒偨偑丄偙偺擇偮偺愭惂堛椕偱敪払忈奞偺儕僗僋場巕傪傎傏姰慡偵杊巭偡傞偙偲偑弌棃偨丅偙偺帠傪暯惉俀俈擭俁寧 侾俀擔丄帺桼柉庡搣杮晹偺忈奞帣幰栤戣挷嵏夛乮夛挿 塹摗濐堦嶲媍堾媍堳乯偵偍偄偰偰島墘偟偨丅丂 丂擔杮偺暘曍幒乮俀係亷乣俀俇亷乯偼戝恖偵偼夣揔偱偁傞丅偟偐偟丄壏偐偄巕媨撪乮俁俉亷乯偐傜惗傑傟偨偽偐傝偺 棁摨慠偺怴惗帣偵偼姦椻巋寖乮戀撪偲戀奜偺娐嫬壏搙嵎乯偑嫮偡偓傞偨傔偵丄帣偼媫寖側懱壏壓崀乮 俀亷乣俁亷乯傪梋媀側偔偝傟傞丅尰戙嶻壢妛偼偦傟傪惗棟揑懱壏壓崀偲掕媊偟偰偄傞偑丄幚嵺偼懱壏娗棟乮曐壏乯偑昁梫側昦揑側乽掅懱壏徢乿偱偁傞丅弌惗捈屻偵懱壏娗棟乮曐壏乯傪懹傝僇儞僈儖乕働傾傪挿帪娫偡傞偲丄怴惗帣偼惗柦堐帩偵嵟傕婋尟側攛崅寣埑徢乮僠傾僲乕僛佀怱攛掆巭乯偲掅寣摐徢乮敪払忈奞偺婋尟場巕乯偵娮傜偣傞丅傑偨倂俫俷乛儐僯僙僼偺乽曣擕堢帣傪惉岟偝偣傞偨傔偺侾侽偐忦乿偺戞俇忦乮堛妛揑崻嫆側偔丄悈丒摐悈丒恖岺儈儖僋傪堸傑偣傞傋偒偱偼側偄乯偼丄怴惗帣傪掅寣摐徢丒廳徢墿醫丒婹夓乮掅塰梴亄扙悈乯偵娮傟丄敪払忈奞偺儕僗僋場巕傪憹傗偟偰偄傞丅妛夛偲岤楯徣偼弌惗捈屻偺僇儞僈儖乕働傾偲姰慡曣擕傪悇恑偟偰偄傞偑丄僇儞僈儖乕働傾偲曣擕偑廫暘偵偱側偄帪婜偵偍偗傞姰慡曣擕偼帣傪掅寣摐徢丒婹夓忬懺乮掅塰梴亄扙悈乯偵娮傜偣偰偄傞偙偲偑暘偐偭偨丅妛夛偲岤楯徣偼堛椕廬帠幰乮嶻壢堛丒怴惗帣壢堛丒彆嶻巘丒妛惗乯丒娭楢偺妛夛丒曐尟強丒曬摴側偳偵懳偟偰丄僇儞僈儖乕働傾偲姰慡曣擕偺婋尟惈傪捠払偟丄尰戙偺峴偒夁偓偨曣擕悇恑塣摦偵寈忇傪柭傜偡傋偒偱偁傞丅夵慞偑側偝傟側偗傟偽丄敪払忈奞乮帺暵徢乯偼偝傜偵憹偊懕偗彮巕壔偼偝傜偵壛懍偡傞偲梊應偡傞丅忋婰帒椏偼丄岤楯徣丄擔杮堛巘夛丄擔杮嶻晈恖壢堛夛丄暉壀巗偵傕曬崘偟偨丅丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 敪払忈奞偐傜愒偪傖傫傪庣傞偨傔偵 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 2014擭3寧19擔 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
擔杮偺愒偪傖傫丄婹夓乮扙悈亄掅塰梴乯偵拲堄両 侾丏擔杮偺愒偪傖傫丄婹夓乮扙悈亄掅塰梴乯偵拲堄両 丂弌嶻摉擔丄弶嶻晈偝傫偺曣擕偼慡偔弌側偄偐丄弌偰傕燌傓掱搙偱偡丅怴惗帣偑侾擔偵昁梫偲偡傞嵟掅尷偺僇儘儕乕乮婎慴戙幱検亖50kal/kg/day乯偵憡摉偡傞曣擕偑弌巒傔傞偺偼丄憗偔偰傕3擔栚乣5擔栚埵偐傜偑堦斒揑偱偡丅偡側傢偪曣擕偺弌偑埆偄惗屻俁擔娫傪摐悈丒恖岺儈儖僋傪慡偔堸傑偣側偗傟偽丄姰慡曣擕偺愒偪傖傫偼梕堈偵婹夓忬懺乮扙悈亄塰梴晄懌乯偵娮傝傑偡丅懱廳偑弌惗帪偐傜10亾埲忋傕尭彮偡傞偺偼丄愒偪傖傫偑婹夓忬懺偵娮偭偰偄偨徹嫆偱偡丅岤楯徣偼曣擕堢帣傪悇恑偡傞偨傔偵亅15%傑偱偺懱廳尭彮傪惗棟揑尰徾偲峫偊丄乽庼擕偲棧擕偺巟墖僈僀僪乿傪岞昞偟傑偟偨偑丄偙偺巟墖僈僀僪偑敪払忈奞偺儕僗僋乮掅寣摐徢丒崅Na寣徢惈扙悈丒廳徢墿醫乯傪憹傗偡梫場偵側偭偰偄傞偺偱偡丅岤楯徣偺乽庼擕偲棧擕偺巟墖僈僀僪乿偑愒偪傖傫偵埨慡偐偳偆偐傪専徹偟傑偡丅 俀丏乽扙悈乿偼敪払忈奞偺婋尟場巕 俁丏姰慡曣擕歁堢偵傕informed consent (崘抦偲摨堄)傪偲傞傋偒 係丏怴惗帣偺懱廳尭彮偵偮偄偰 俆丏俶俬俠倀晄懌傪壛懍偡傞姰慡曣擕偲僇儞僈儖乕働傾(憗婜曣巕愙怗) 俇丏乽俁擔暘偺悈摏偲曎摉乿愢偵丄壢妛揑崻嫆側偟両 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 岤楯徣偺乽庼擕丒棧擕偺巟墖僈僀僪乿偺栤戣揰 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
乽庼擕丒棧擕偺巟墖僈僀僪乿偑弌棃傞傑偱偺宱堒 乗嶔掕埾堳夛偺栤戣揰乗 媣曐揷巎榊丂2013擭3寧21擔 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 仭惗棟揑懱廳尭彮偲偼壗偐丠 岤楯徣偺乽庼擕丒棧擕偺巟墖僈僀僪乿偼丄埨慡惈傪柍帇偟偨丄婋尟嬌傑傝側偄巟墖僈僀僪偱偁傞帠偑岤楯徣偺媍帠榐偐傜撉傒庢傟傞丅挬憅埾堳丄崱懞埾堳偺擇恖偺嶻晈恖壢堛偼丄姰慡曣擕偲僇儞僈儖乕働傾傪愊嬌揑偵悇恑偡傞媨壓埾堳乮彆嶻巘乯偺敪尵偵丄埨慡惈偑妋偐傔傜傟偰偄側偄丄帪婜彯憗偲丄媨壓埾堳偺敪尵偵斀懳偟偰偄偨丅 媨壓埾堳偺栤戣揰偼丄姰慡曣擕歁堢偵偍偗傞怴惗帣偺惗棟揑懱廳尭彮棪偺嵟掅儔僀儞傪15亾偲偡傞丄偲敪尵偟偰偄傞帠偱偁傞丅堦彆嶻巘偱偁傞媨壓埾堳偑壢妛揑崻嫆傕側偔丄側偤15亾偲敪尵偟偨偺偐丄15亾偺弌強偼偳偙偐丄15亾偺壗偑栤戣偐丄偦偺摎偊偼丄愒偪傖傫偵桪偟偄昦堾乮BFH乯偺撪晹帒椏丄擔杮彫帣壢妛夛嶨帍乮戞114姫丂No12 2010乯偺榑暥偵偁傞丅10亾埲忋偺懱廳尭彮偲偼丄怴惗帣偑婹夓忬懺偵娮偭偰偄傞帠傪堄枴偟偰偄傞偺偱偁傞丅偮傑傝岤楯徣偺乽庼擕偲棧擕偺巟墖僈僀僪乿偼丄敪払忈奞偺婋尟場巕偦偺傕偺偱偁傞丅 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
仭姰慡曣擕歁堢偺栤戣揰 壓婰偺嘆乣嘋偼丄敪払忈奞偺尨場乮婋尟場巕乯偱偁傞丅嵗挿偺桍戲埾堳乮尦搶戝彫帣壢嫵庼乯偼彫帣壢堛偱偁傞偵傕偐偐傢傜偢丄媨壓埾堳偺惗棟揑懱廳尭彮棪偺嵟掅儔僀儞傪15亾偺敪尵偵丄側偤僗僩僢僾傪偐偗側偐偭偨偺偐偑栤戣偱偁傞丅 嘆崅Na寣徢惈扙悈丂偦偺侾丄偦偺俀 嘇掅寣摐徢丂偦偺侾丄偦偺俀丂偦偺俁 嘊廳徢墿醫丂偦偺侾丄偦偺俀 嘋掅塰梴丂偦偺侾丄偦偺俀 仭惗棟揑懱廳尭彮偵偮偄偰乮媣曐揷嶻晈恖壢杻悓壢堛堾乯 仭弌惗捈屻偺僇儞僈儖乕働傾偺栤戣揰 仭暉壀巗偵偍偗傞忈奞庬暿偺擭師悇堏 傑偨媨壓埾堳偼丄僇儞僈儖乕働傾拞偺怱攛掆巭帠屘偺曬崘傪庴偗偰丄敡偲敡偺怗傟崌偄偺晹暘偱丄 乬尵梩偺巊偄曽傪曄偊偰乭嵹偣傜傟傞偲傛偄偺偱偼側偄偐偲巚偄傑偡丄偲敪尵偟偰偄傞丅暯惉24擭10寧17擔偺僇儞僈儖乕働傾偐傜憗婜曣巕愙怗傊偺柤徧曄峏偑媨壓埾堳偺尵梩偺巊偄曽傪曄偊偨偩偗側偺偱偁傞丅柤徧偑曄傢偭偨偩偗偱丄杮幙揑側拞恎偼壗傕曄傢偭偰偄側偄丅嶔掕埾堳夛偺栤戣揰偼丄挬憅埾堳丄崱懞埾堳偑帪婜彯憗偲寈忇傪柭傜偟偰偄偨偵傕偐偐傢傜偢丄岤楯徣偑専徹傕偣偢丄掅懱壏徢丒掅寣摐徢偐傜愒偪傖傫傪庣傞埨慡懳嶔偑寚擛偟偨巟墖僈僀僪傪丄側偤峇偰偰敪昞偟偨偺偐丄嶔掕埾堳夛偺愑擟偼戝偒偄丅憗婜曣巕愙怗偲柤徧曄峏傪敪昞偟偨妛夛偺乽憗婜曣巕愙怗乿幚巤偺棷堄揰偵偼丄惗屻娫傕側偄愒偪傖傫偺掅懱壏徢丒掅寣摐徢丒崅Na寣徢惈扙悈丒婹夓傪杊偖偨傔偺埨慡懳嶔偼慡偔柍偄丅柤徧曄峏偩偗偱偼丄怱攛掆巭帠屘丒敪払忈奞帣偺憹壛偵帟巭傔偼妡偐傜側偄乮媣曐揷乯丅 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
戞1夞乽庼擕丒棧擕偺巟墖僈僀僪(壖徧)乿嶔掕偵娭偡傞尋媶夛丂媍帠榐 戞4夞乽庼擕丒棧擕偺巟墖僈僀僪(壖徧)乿嶔掕偵娭偡傞尋媶夛丂媍帠榐偐傜敳悎 戞5夞乽庼擕丒棧擕偺巟墖僈僀僪(壖徧)乿嶔掕偵娭偡傞尋媶夛丂媍帠榐 乽庼擕丒棧擕偺巟墖僈僀僪乿嶔掕埾堳夛偺柤曤 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
仠曐堢婍偺拞偱摐悈傪堸傓愒偪傖傫乮惗屻1帪娫栚乯摦夋 仠5%摐悈25cc傪堸傫偩屻偵壏偐偄曐堢婍偺拞偱壐傗偐偵壒妝傪挳偔愒偪傖傫摦夋 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
壢妛揑崻嫆偵婎偄偨怴惗帣偺懱壏娗棟乮曐壏乯偲挻憗婜崿崌塰梴朄 媣曐揷幃偺枹棃宆丂怴惗帣娗棟朄偲偼 偼偠傔偵 岤楯徣偑曣擕懀恑塣摦傪愊嬌揑偵巒傔偰偐傜丄姰慡曣擕歁堢偲弌惗捈屻偺僇儞僈儖乕働傾乮憗婜曣巕愙怗乯偑摉偨傝慜偵側傝傑偟偨丅偟偐偟丄媣曐揷嶻晈恖壢杻悓壢堛堾偱偼1983擭偺奐嬈埲棃丄曣擕偑弌巒傔傞傑偱偺惗屻俁擔乣俆擔娫丄愒偪傖傫偺扙悈偲塰梴晄懌傪杊偖偨傔偵曣擕傪媧傢偣偨屻偵丄恖岺擕傪昁偢堸傑偣偰偄傑偡丅曣擕偺暘斿晄懌傪曗懌偡傞偨傔偱偡丅栜榑丄愒偪傖傫傪椻傗偡弌惗捈屻偺僇儞僈儖乕働傾偲曣恊偑怮傞傋偒怺栭懷偺曣巕摨幒偼愨懳偵峴偄傑偣傫丅曣恊偑愒偪傖傫偺悽榖偱悋柊晄懌偵側傞偲丄曣擕偺弌偑埆偔側傞偐傜偱偡丅摉堾偱偼丄偍嶻偺旀傟偑偲傟傞傑偱偼丄愒偪傖傫偺偍悽榖偼帣偵埨慡偱夣揔側怴惗帣幒偱摉堾僗僞僢僼偑慡恎偺娗棟傪峴偄傑偡丅惓忢偲堎忢偺敾暿偑偮偐側偄慺恖偺曣恊偵丄怺栭懷傕愒偪傖傫偺懱壏丒塰梴丒屇媧側偳偺慡恎娗棟傪擟偣傞偺偼婋尟偩偐傜偱偡丅弌惗捈屻偺愒偪傖傫偼屇媧弞娐摦懺偑晄埨掕偲岤楯徣偑尵偆條偵丄僇儞僈儖乕働傾拞偺怱攛掆巭帠屘偺杦偳偼丄惗屻侾俀帪娫埲撪偺丄嵟傕懱壏偲寣摐抣偑掅壓偡傞暘曍幒丒曣巕摨幒拞偵敪惗偟丄偟偐傕怺栭偵懡偄偐傜偱偡丅傑偨丄僇儞僈儖乕働傾拞偺怱攛掆巭帠屘偼丄曣擕堢帣偺俁揰僙僢僩乮僇儞僈儖乕働傾丒姰慡曣擕丒曣巕摨幒乯傪愊嬌揑偵峴偆愒偪傖傫偵桪偟偄昦堾乮俛俥俫乯偵廤拞偟偰婲偒偰偄傞偙偲偑暘偐偭偰偄傑偡丅偟偐偟丄偦偺帠幚偼堄奜偵抦傜傟偰偄傑偣傫丅岤楯徣偼俛俥俫偵擣掕偝傟偨巤愝偑杮摉偵愒偪傖傫偵桪偟偄昦堾偐丄側偤俛俥俫偵怱攛掆巭帠屘偑廤拞偡傞偺偐傪専徹偡傋偒偱偡丅 侾丏挻憗婜崿崌塰梴偺儊儕僢僩丒僨儊儕僢僩 俀丏怴惗帣偺弶婜歲揻偼丄椻偊徢乮枛徑寣娗廂弅乯偑尨場 俁丏尰戙嶻壢妛偺弶曕揑儈僗 係丏廳徢墿醫偼丄敪払忈奞乮帺暵徢乯偺婋尟場巕 俆丏敪払忈奞乮帺暵徢乯偺尨場偼丄堚揱丒儚僋僠儞偱偼側偄 俇丏埨嶻偲擄嶻丄曣擕偲恖岺擕 俈丏弌惗捈屻偺僇儞僈儖乕働傾偲姰慡曣擕歁堢偼丄昐奞偁偭偰堦棙側偟 俉丏乽庼擕偲棧擕偺巟墖僈僀僪乿偺尒捈偟傪 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||